Fot. Freepik/nunezimage
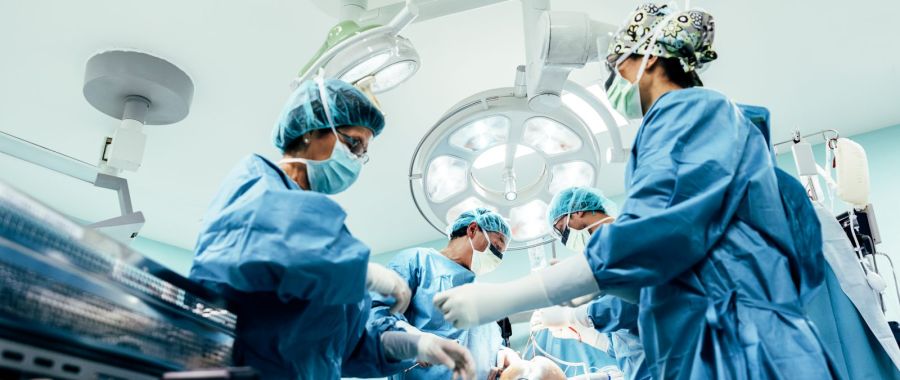
Transplantacja. Drugie życie narządów
Każda transplantacja ma na celu ratowanie życia. I chociaż tego typu operacje na świecie przeprowadza się już od lat, to wokół nich w tym czasie pojawiło się wiele mitów. Jak jest naprawdę? I co na ten temat mówi Kościół?
Pierwszym przeszczepem na świecie był przeszczep skóry, którego dawcą i biorcą była ta sama osoba. Odbył się on w 1823 r. Niemal 100 lat później, bo w 1906 r., w Czechach miał miejsce przeszczep rogówki, a w 1954 r. przeszczepiono pierwszy narząd – nerkę. Natomiast w 1967 r. dokonano pierwszego udanego przeszczepu wątroby i serca.
Kto może zostać dawcą?
Na świecie znany jest podział przeszczepień, który dzieli je na: autogeniczne, izogeniczne, allogeniczne oraz ksenogeniczne. Pierwsze z nich mają miejsce w przypadku, kiedy przenoszona jest tkanka własna lub narząd z jednego miejsca do drugiego. Są one również najbezpieczniejsze. O przeszczepie izogenicznym możemy mówić wtedy, kiedy przenosi się tkankę lub narząd między osobami, które są identyczne pod względem genetycznym. Kiedy nie zachodzi ta prawidłowość i ma miejsce transplantacja od człowieka do człowieka o innym genotypie, wówczas ten proces nazywa się przeszczepieniem allogenicznym.
Komórki, tkanki oraz narządy pobierane są najczęściej od osoby, u której została stwierdzona wcześniej komisyjnie śmierć mózgu. Zgodnie z definicją Światowej Organizacji Zdrowia WHO śmierć człowieka następuje w momencie śmierci jego mózgu, gdyż ustanie krążenia krwi w nim skutkuje nieodwracalnymi uszkodzeniami. Co ciekawe, w Polsce najczęściej pobiera się organy od osób, u których stwierdzono chorobę naczyń mózgowych taką jak tętniak lub też uraz czaszkowo-mózgowy.
>>> Pierwszy na świecie jednoczesny przeszczep serca i grasicy u niemowlaka
Z kolei w przypadkach, kiedy narządy pobiera się od żywego dawcy, nie może być zagrożone jego życie ani zdrowie.
Przeszczepienie ksenogeniczne odbywa się, kiedy przenoszone są tkanki albo narządy między różnymi gatunkami.
W kontekście przeszczepień istnieją jednak pewne przeciwskazania – takie jak obecność wirusa HIV czy nowotwory złośliwe. W przypadku ich wystąpienia narząd od dawcy oczywiście nie może zostać pobrany
Szanse i zagrożenia
Kiedy dawcą ma zostać osoba żyjąca, musi spełnić kilka warunków. Przede wszystkim konieczne jest, by była zdrowa, świadoma swojej decyzji i najlepiej spokrewniona z biorcą. Jeśli natomiast pokrewieństwo nie występuje, wówczas oczywiście przeszczep też jest możliwy. Jednak w takiej sytuacji konieczne jest wydanie zgody przez sąd rejonowy odpowiedni dla dawcy. Zasada ta nie obowiązuje, gdy mają zostać przeszczepione tkanki i komórki takie jak szpik kostny.
Co istotne, może również dojść do sytuacji, w której organizm biorcy odrzuci przeszczep. Aby temu zapobiec, pacjent musi przyjmować specjalne leki i być pod kontrola lekarzy. To jednak też nie gwarantuje stuprocentowego powodzenia operacji.
A skoro mowa o dawcach i biorcach, to warto obalić też jeden z najczęściej powielanych mitów i podkreślić, że motocykliści bardzo rzadko mogą zostać dawcami.
– Motocyklista, jadąc motocyklem, nie posiada kontrolowanej strefy zgniotu czy poduszek powietrznych. Nawet najlepsze kombinezony nie chronią też przed urazami, a jedynie je ograniczają. Po wypadku prowadzący motocykl doznaje najczęściej urazów wielomiejscowych oraz wielonarządowych, przez co organy nie nadają się do przeszczepu, bo zostaje z nich, jak my to mówimy, miazga. Istnieje oczywiście prawdopodobieństwo, że niektóre organy będą sprawne i uratują czyjeś życie, jednak takie sytuacje to rzadkość. Dlatego nazywanie motocyklistów dawcami jest błędem i tylko powiedzeniem, które stało się popularne, a zupełnie nie ma odzwierciedlenia w rzeczywistości – wyjaśnia ratownik medyczny Paweł Kołata.
Czekając na życie i śmierć
Większość z nas kwestię przeszczepu kojarzy z pewnością z długimi kolejkami i oczekiwaniem. Niestety, taka jest smutna rzeczywistość nie tylko polskiej, lecz także światowej transplantologii. Według raportu NIK opublikowanego w maju 2022 r. na przeszczep w Polsce czeka coraz więcej osób, ale jednocześnie maleje liczba dawców. Wpływa na to nie tylko zbyt mała liczba organów gotowych do przeszczepu, lecz także niedoszacowana i nieaktualizowana od ponad dziesięciu lat wycena procedur transplantacji. Do tych czynników należy dodać również covid. Przez to wszystko, jak podaje NIK, w 2020 roku „rekordziści mieli czekać na przeszczep nawet 12 lat”.
Ponadto, w 2020 r. na krajowej liście osób, które oczekują na przeszczep narządów znajdowało się 1799 osób. Najwięcej spośród nich czekało na transplantację nerki (1007 osób), serca (415 osób) i płuc (168 osób). Średni czas oczekiwania na przeszczep wynosił: w przypadku nerki – 430 dni (w trybie pilnym – 30 dni), serca – 603 dni (w trybie pilnym – 91), płuc – 225 dni (jeden dzień w trybie pilnym), a wątroby 121 dni (jeden dzień w trybie pilnym).
Oddać szpik
Wspomniane powyżej dane dotyczyły przeszczepu narządów. Informacje związane z przeszczepami szpiku również nie są zbyt optymistyczne. Według DKMS co piąty pacjent nadal nie jest w stanie znaleźć swojego tzw. bliźniaka genetycznego, skutkiem czego nie ma szans na przeszczep, który często jest jedyną szansą na powrót do zdrowia.
Co roku w Polsce do transplantacji szpiku kwalifikowanych jest 700 osób, które będą potrzebowały swojego dawcy. Niestety, choć w polskiej bazie szpiku zarejestrowanych jest ponad 1,7 mln potencjalnych dawców, to wciąż jest ich za mało. Ponadto tylko 25% osób, które potrzebują przeszczepu znajduje dawcę spośród członków swojej rodziny. W pozostałych przypadkach potrzebny jest dawca niespokrewniony, którego poszukuje się w rejestrach zagranicznych i krajowych, takich jak ten DKMS. Do polskiej bazy dawców szpiku można zapisać się podczas wydarzeń organizowanych przez różne fundacje lub też zgłosić mailowo chęć otrzymania pakietu, a następnie go odesłać. To nic nie kosztuje, a znaczy naprawdę wiele, tym bardziej, że – jak pokazują statystyki DKMS – jest tylko 1% szans, że w ciągu dziesięciu lat obecności w bazie zostaniemy dawcą.
Jeśli jednak tak się zdarzy, wówczas istnieją dwie opcje pobrania szpiku – z krwi obwodowej oraz z talerza kości biodrowej. Rejestrując się jako dawca powinno się więc być gotowym na pobranie szpiku na oba sposoby. Zdarza się natomiast, że jeśli dawca bardzo nalega, to metoda może zostać zmieniona. Warto też wspomnieć, że oddawanie szpiku właściwie nie jest bolesne, a osoby, które już mają te chwile za sobą, porównują je do uderzenia się o kant mebla lub ugryzienia komara. Co istotne również w tym przypadku – dawcą można być wielokrotnie.
Przy niedzielnym obiedzie
Skoro na początku artykułu został już rozwiany mit dotyczący motocyklistów, to pora też rozwiać kolejne. Bo nieprawdą jest też, że aby zostać dawcą narządów, trzeba przy sobie nosić kartkę, na której wyrazimy taką wolę, a która później zapewne zostanie cudownie odnaleziona przez ratowników medycznych lub przez lekarza. Oczywiście jest to możliwe. Jednak tak naprawdę każdy z nas może zostać dawcą i bez tej kartki, chyba że za życia wpisze się do Centralnego Rejestru Sprzeciwów.
Sama miałam okazję uczestniczyć kiedyś w wykładzie prowadzonym przez jednego z transplantologów, który podkreślił, że (przynajmniej on) nie pyta nigdy członków rodziny zmarłego, czy zgadzają się na transplantację narządów, lecz o to, czy sam zmarły wyraziłby taką wolę. Czasami tak zadane pytanie zupełnie zmienia perspektywę i odpowiedź. Takie przykłady pokazują, jak ważne jest to, by transplantacja nie była tematem tabu.
>>> Ratownik medyczny: turyści nie myślą o tym, że na wakacjach mogą zachorować
– Niestety, w większości rodzin temat transplantacji narządów jest tematem tabu. My o tym nie rozmawiamy przy niedzielnym obiedzie, bo to jest trudny temat. A uważam, że właśnie powinniśmy rozmawiać o tym ze swoją rodziną i bliskimi – i powiedzieć im, że jeżeli coś mi się stanie, a moje narządy nadal będą mogły uratować czyjeś życie, to się na to zgadzam. Sama znam osoby, które po rozmowie ze mną czy też z innymi wolontariuszami zmieniły swoje stanowisko wobec transplantacji – mówi Ola – wolontariuszka fundacji „Drużyna szpiku”.
Kościół a transplantacja
Zmieniało się w tej kwestii również stanowisko Kościoła. – Dziś można powiedzieć, że Kościół akceptuje transplantologię, jednak jest to akceptacja pod pewnymi moralnymi warunkami. W Katechizmie przeczytamy: „Przeszczep narządów zgodny jest z prawem moralnym, jeśli fizyczne i psychiczne niebezpieczeństwa, jakie ponosi dawca, są proporcjonalne do pożądanego dobra biorcy. Oddawanie narządów po śmierci jest czynem szlachetnym i godnym pochwały; należy do niego zachęcać, ponieważ jest przejawem wielkodusznej solidarności. Moralnie nie do przyjęcia jest pobranie narządów, jeśli dawca lub jego bliscy, mający do tego prawo, nie udzielają na to wyraźnej zgody. Jest rzeczą moralnie niedopuszczalną bezpośrednie powodowanie trwałego kalectwa lub śmierci jednej istoty ludzkiej, nawet gdyby to miało przedłużyć życie innych osób”. To stanowisko chroni godność osoby ludzkiej (dawcy i biorcy), a także pokazuje integralność duszy i ciała ludzkiego.
Kościół z początku podchodził do tematu transplantacji ostrożnie, momentami sceptycznie, obawiając się nadużyć związanych z użytecznym traktowaniem człowieka (dawcy) i rozdzieleniem właśnie tej integralności. Kościół nieustannie pokazuje podmiotowość człowieka. Jan Paweł II zwracał uwagę na to, że przeszczepy są szansą dla ludzi, którzy nie mogliby już normalnie funkcjonować oraz przypominał, że pomoc ta może być swego rodzaju ofiarą i znakiem miłości, jednak ważne jest, by nie budziła żadnych wątpliwości moralnych.
Ważne jest też to, że Kościół wyraźnie sprzeciwia się sprzedaży narządów, pokazując, że organizm człowieka nie jest zespołem osobnych części, ale całością. A handel narządami jest wobec tego absolutnie niedopuszczalny – wyjaśnia Agata Rujner, doktor teologii moralnej.
>>> Zespół KEP ds. Bioetycznych: nie traktujmy człowieka jak eksperymentu
O transplantacji pozytywnie wypowiadali się też Benedykt XVI i Franciszek. Pierwszy z nich podczas spotkania z uczestnikami kongresu „Dar życia” mówił: „Dawstwo organów to szczególne świadectwo miłości. W naszych czasach, często naznaczonych różnymi formami egoizmu, winniśmy pilnie zrozumieć, że dla właściwego pojmowania życia trzeba wejść w logikę bezinteresowności”. Postawa Benedykta XVI to nie tylko teoria, sam jest bowiem członkiem włoskiego stowarzyszenia dawców organów.
Z postawą swojego poprzednika zgadza się również papież Franciszek, określając transplantację jako „wielki dar miłosierdzia” i prowadząc działania na rzecz promowania świadomego oddawania narządów do przeszczepu. Wszakże oddanie ich powinno być wolną wolą i przemyślaną decyzją, która może uratować czyjeś życie.
Wybrane dla Ciebie
Czytałeś? Wesprzyj nas!
Działamy także dzięki Waszej pomocy. Wesprzyj działalność ewangelizacyjną naszej redakcji!
| Zobacz także |
| Wasze komentarze |








 USA: biskup oddał szpik ratując matkę trójki dzieci
USA: biskup oddał szpik ratując matkę trójki dzieci  Rozmawiajmy o transplantacji przy niedzielnym obiedzie [PODKAST]
Rozmawiajmy o transplantacji przy niedzielnym obiedzie [PODKAST]  Jesteś motocyklistą, nie jesteś dawcą. 10 ciekawostek o transplantacji
Jesteś motocyklistą, nie jesteś dawcą. 10 ciekawostek o transplantacji 




















 Wiadomości
Wiadomości Wideo
Wideo Modlitwy
Modlitwy Sklep
Sklep Kalendarz liturgiczny
Kalendarz liturgiczny